La hernie foraminale est une forme spécifique de hernie discale qui comprime directement les racines nerveuses à leur sortie de la colonne vertébrale. Nous rencontrons régulièrement des patients qui vivent avec cette pathologie, souvent mal comprise et source d’inquiétudes. Bonne nouvelle : dans la majorité des cas, elle peut être gérée efficacement sans chirurgie.
Cette affection se caractérise par plusieurs aspects essentiels :
- Une localisation précise au niveau du foramen intervertébral
- Des symptômes pouvant varier de simples douleurs lombaires à des troubles neurologiques
- Un pronostic généralement favorable avec un traitement adapté
- Des solutions thérapeutiques diversifiées selon le stade d’évolution
Nous allons explorer ensemble les différentes facettes de cette pathologie pour vous donner les clés d’une prise en charge optimale.
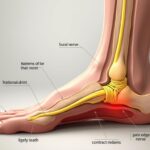
Qu’est-ce qu’une hernie foraminale ?
Une hernie foraminale résulte du déplacement d’une partie du disque intervertébral vers le foramen intervertébral. Ce petit tunnel osseux permet le passage des racines nerveuses depuis la moelle épinière vers les membres inférieurs.
Lorsque l’anneau fibreux du disque se fissure, le noyau peut s’échapper et comprimer directement la racine nerveuse dans ce passage étroit. Cette compression directe explique pourquoi la hernie foraminale génère souvent des symptômes plus intenses.
Les niveaux les plus fréquemment touchés sont L4-L5 et L5-S1, correspondant aux dernières vertèbres lombaires qui subissent des contraintes mécaniques importantes.
Les causes les plus fréquentes d’une hernie foraminale
Nous identifions plusieurs facteurs qui contribuent au développement de cette pathologie. L’âge constitue le facteur prédominant : après 50 ans, les disques perdent progressivement leur hydratation et leur élasticité.
Les facteurs biomécaniques jouent un rôle déterminant. Une mauvaise posture maintenue pendant des années, notamment la position assise prolongée, augmente la pression intradiscale de 40%. Le port répété de charges lourdes multiplie par 3 le risque de développer une hernie discale.
L’obésité représente un facteur aggravant significatif. Un excès de poids de 10 kg augmente la pression sur les disques lombaires de 30 à 50 kg selon les études biomécaniques.
Les facteurs génétiques présentent une prédisposition héréditaire à la dégénérescence discale précoce. Les traumatismes, qu’ils soient brutaux ou répétés, peuvent également déclencher le processus herniaire.
Les symptômes à reconnaître
La symptomatologie de la hernie foraminale présente des caractéristiques distinctives que nous observons régulièrement en consultation. La douleur lombaire constitue souvent le premier signe, se manifestant par une sensation de brûlure ou de “coup de poignard” au niveau du bas du dos.
Cette douleur possède des particularités révélatrices : elle s’intensifie lors de la toux, de l’éternuement ou des efforts de poussée, phénomènes qui augmentent la pression intradiscale. La flexion du tronc vers l’avant aggrave généralement les symptômes, tandis que l’extension peut parfois les soulager.
La douleur radiculaire représente l’aspect le plus caractéristique. Elle suit le trajet précis du nerf comprimé, descendant dans la fesse, la cuisse, parfois jusqu’au pied. Cette douleur “en éclair” peut s’accompagner de sensations de brûlure, de picotements ou d’engourdissements dans le territoire d’innervation du nerf atteint.
Les troubles neurologiques constituent des signes d’alarme. Une diminution de la force musculaire, particulièrement visible lors de la marche sur les talons ou la pointe des pieds, indique une compression nerveuse significative. Les réflexes peuvent être diminués ou absents du côté atteint.
Dans 15% des cas environ, la hernie foraminale reste asymptomatique, découverte fortuitement lors d’examens d’imagerie réalisés pour d’autres motifs.
Comment se fait le diagnostic ?
Le diagnostic de hernie foraminale repose sur une démarche clinique rigoureuse que nous suivons systématiquement. L’interrogatoire permet d’identifier les circonstances d’apparition des symptômes, leur évolution et leurs caractéristiques.
L’examen clinique comprend plusieurs tests spécifiques. Le test de Lasègue, réalisé en position allongée, reproduit la douleur radiculaire en soulevant la jambe tendue. Un test positif en dessous de 60° d’élévation indique une compression nerveuse significative.
L’évaluation neurologique teste la force musculaire selon une cotation précise de 0 à 5, les réflexes ostéotendineux et la sensibilité tactile. Ces examens permettent de localiser précisément le niveau de compression et d’évaluer son intensité.
L’imagerie médicale confirme le diagnostic clinique. L’IRM reste l’examen de référence, offrant une visualisation détaillée des structures nerveuses et discales. Elle permet de mesurer le degré de compression et d’apprécier l’état des disques adjacents.
Le scanner peut être proposé en alternative ou en complément, particulièrement utile pour visualiser les structures osseuses. Les radiographies standard, bien que moins informatives, permettent d’éliminer d’autres pathologies et d’évaluer l’alignement rachidien.
Vivre avec une hernie foraminale au quotidien
L’adaptation du mode de vie constitue un pilier fondamental de la prise en charge. La gestion posturale représente un aspect central : maintenir la courbure naturelle du dos, utiliser un support lombaire et éviter les positions prolongées.
Les gestes du quotidien doivent être repensés. Pour soulever un objet, nous conseillons de fléchir les genoux en gardant le dos droit et de porter les charges près du corps.
L’activité physique doit être adaptée mais maintenue. La marche reste l’exercice le plus bénéfique. Nous recommandons 30 minutes de marche quotidienne, réparties en plusieurs sessions si nécessaire.
La gestion du stress joue un rôle important. Le stress chronique augmente la tension musculaire et peut amplifier la perception douloureuse. Des techniques de relaxation peuvent significativement améliorer la qualité de vie.
Le sommeil nécessite une attention particulière. Un matelas de fermeté moyenne, un oreiller ergonomique et une position sur le côté avec un coussin entre les genoux optimisent la récupération nocturne.
Quels traitements sans chirurgie ?
L’approche thérapeutique conservatrice représente la première ligne de traitement, efficace dans 80 à 90% des cas selon les études récentes. Cette approche multimodale combine plusieurs stratégies complémentaires.
Le traitement médicamenteux vise à contrôler la douleur et l’inflammation. Les antalgiques de palier 1 et 2 constituent la base du traitement, souvent associés à des anti-inflammatoires non stéroïdiens pendant les phases aiguës. Les myorelaxants peuvent être prescrits en cas de contractures musculaires importantes.
Les infiltrations foraminales représentent une option thérapeutique ciblée. Réalisées sous contrôle radiologique, elles permettent d’injecter des corticoïdes directement au contact de la racine nerveuse comprimée. Cette technique offre un soulagement dans 70% des cas, avec une durée d’efficacité de 3 à 6 mois.
La kinésithérapie constitue un élément central du traitement. Les exercices de renforcement musculaire, particulièrement des muscles profonds du tronc, permettent de stabiliser la colonne vertébrale. Les étirements ciblés réduisent les tensions musculaires et améliorent la mobilité.
| Type de traitement | Efficacité | Durée d’action | Fréquence recommandée |
|---|---|---|---|
| Anti-inflammatoires | 60-70% | 4-6 heures | 2-3 prises/jour |
| Infiltrations | 70-80% | 3-6 mois | 2-3 par an maximum |
| Kinésithérapie | 75-85% | Long terme | 2-3 séances/semaine |
| Ostéopathie | 50-60% | 2-4 semaines | 1 séance/mois |
Les thérapies complémentaires apportent souvent un soulagement appréciable. L’ostéopathie, par des techniques manuelles douces, peut améliorer la mobilité vertébrale et réduire les tensions. L’acupuncture montre des résultats encourageants dans la gestion de la douleur chronique.
Les approches naturelles que nous privilégions incluent l’application de chaleur locale, les massages aux huiles essentielles anti-inflammatoires et les exercices de yoga adaptés. Ces méthodes, bien que complémentaires, participent à une prise en charge globale de la personne.
Quand faut-il envisager une opération ?
La décision chirurgicale répond à des critères précis que nous évaluons soigneusement. L’échec du traitement conservateur bien conduit pendant 6 à 8 semaines constitue le premier critère d’orientation chirurgicale.
Les signes neurologiques graves représentent une indication formelle d’intervention rapide. Une paralysie progressive ou une perte de contrôle sphinctérien nécessitent une prise en charge chirurgicale en urgence.
Les techniques chirurgicales modernes privilégient les approches mini-invasives. La microdiscectomie foraminale permet d’enlever le fragment herniaire en préservant les structures anatomiques. Cette technique offre un taux de succès de 85 à 95%.
La convalescence post-opératoire s’échelonne généralement sur 6 à 12 semaines. La reprise progressive des activités permet d’optimiser les résultats et de prévenir les récidives.
Nous accompagnons nos patients dans cette décision en évaluant l’impact de la pathologie sur leur qualité de vie et leurs activités professionnelles.
La hernie foraminale, bien que contraignante, peut être efficacement prise en charge grâce à une approche personnalisée. L’essentiel réside dans un diagnostic précoce, une prise en charge adaptée et un suivi régulier pour optimiser les chances de guérison et prévenir les récidives.